ПАТАНАТОМИЯ ХРОНИЧЕСКИХ ВОСПАЛИТЕЛЬНЫХ ЗАБОЛЕВАНИЙ КИШЕЧНИКА: ЯЗВЕННЫЙ КОЛИТ И БОЛЕЗНЬ КРОНА
Конференция: LXXXVII Международная научно-практическая конференция «Научный форум: медицина, биология и химия»
Секция: Патологическая анатомия

LXXXVII Международная научно-практическая конференция «Научный форум: медицина, биология и химия»
ПАТАНАТОМИЯ ХРОНИЧЕСКИХ ВОСПАЛИТЕЛЬНЫХ ЗАБОЛЕВАНИЙ КИШЕЧНИКА: ЯЗВЕННЫЙ КОЛИТ И БОЛЕЗНЬ КРОНА
Введение
В данной статье будут рассмотрены такие заболевания, как язвенный колит и болезнь Крона. Эти заболевания имеют сложный патогенез, включающий генетические, иммунологические и экологические факторы. Нами будут рассмотрены особенности патологической анатомии, исхода и оценена специфика макро- и микроскопической картины данных заболеваний. Также мы уделим внимание дифференциальной диагностике и особенностям внекишечных изменений.
Патанатомия язвенного колита
Язвенный колит — это хроническое воспалительное заболевание толстой кишки, распространенность которого растет во всем мире. Патогенез заболевания многофакторный и включает в себя генетическую предрасположенность, дефекты эпителиального барьера, нарушения регуляции иммунных реакций и влияние факторов окружающей среды.
Факторы риска
Язвенный колит развивается под влиянием генетических и экологических факторов. Около 8–14% пациентов имеют семейный анамнез заболевания, а у ближайших родственников риск в четыре раза выше. Среди еврейского населения болезнь встречается чаще. Генетические исследования выявили около 200 локусов, связанных с воспалительными заболеваниями кишечника, но они объясняют лишь 7,5% вариабельности болезни.
Факторы окружающей среды играют значительную роль. Курение увеличивает риск у бывших курильщиков, но снижает у активных. Аппендэктомия, перенесённый гастроэнтерит и приём гормональных препаратов повышают вероятность заболевания, тогда как грудное вскармливание снижает риск. В развивающихся странах факторы риска могут отличаться: антибиотики защищают от болезни, а курение оказывает меньшее влияние. Исследования не подтвердили связь между стрессом и язвенным колитом [1].
Макроскопические изменения
1. Локализация поражения: ЯК всегда начинается с прямой кишки и распространяется проксимально, поражая толстую кишку непрерывным образом.
2. Изменения слизистой:
- Покраснение, отечность, изъязвления, иногда покрытые фибринозными налетами.
- Потеря сосудистого рисунка вследствие воспалительного отека.
- Ложные полипы – разрастания гиперплазированной слизистой между очагами язвенных поражений.
3. Поздние стадии: Развитие стриктур, укорочение и деформация кишки, риск малигнизации (колоректальный рак).
Микроскопические изменения
1. Воспаление:
- Диффузная инфильтрация слизистой оболочки и подслизистого слоя лимфоцитами, плазматическими клетками, макрофагами и нейтрофилами.
- Образование крипт-абсцессов – скоплений нейтрофилов в криптах кишечника.
2. Язвенные изменения:
- Поверхностные язвы, не проникающие глубже подслизистого слоя.
- Разрушение эпителия с формированием грануляционной ткани.
3. Фиброз:
- Утолщение подслизистого слоя из-за хронического воспаления.
- Возможное развитие дисфункции кишечника из-за фиброзных изменений.
Исход
Исход язвенного колита зависит от формы заболевания, тяжести течения, своевременности лечения и соблюдения терапии. Возможные варианты исхода включают:
1. Ремиссия (временное или длительное улучшение)
У многих пациентов возможно достижение стойкой ремиссии с помощью медикаментозной терапии (5-аминосалицилаты, кортикостероиды, иммуномодуляторы, биологические препараты). Поддерживающее лечение позволяет значительно снизить частоту обострений.
2. Хроническое рецидивирующее течение
Характеризуется периодами обострений и ремиссий. Без адекватного лечения возможно учащение обострений, утяжеление симптомов, ухудшение качества жизни.
3. Осложнения
- Острое расширение толстой кишки (токсический мегаколон) – жизнеугрожающее состояние, требующее немедленного вмешательства.
- Кровотечения – вследствие язвенных поражений.
- Перфорация кишечника – редкое, но тяжёлое осложнение.
- Стриктуры – сужение просвета кишки, могут вызывать кишечную непроходимость.
- Риск малигнизации – длительное течение заболевания (более 8–10 лет) увеличивает риск развития колоректального рака, особенно при панколите.
4. Лечение
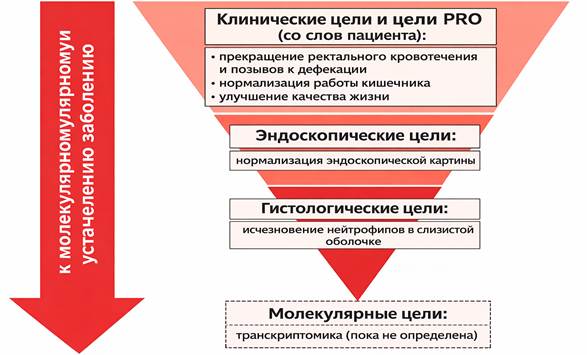
Рисунок 1.
Лечение язвенного колита строится по принципу постепенного углубления целей — от контроля симптомов к полному заживлению кишечника. Сначала устраняют клинические проявления (кровотечение, позывы, нарушение стула, снижение качества жизни), затем добиваются эндоскопической ремиссии (нормальная слизистая при обследовании) и гистологического заживления (отсутствие воспаления на клеточном уровне). Наиболее глубокий уровень — молекулярная ремиссия, которая пока окончательно не определена.
5. Прогноз
При ранней диагностике и грамотно подобранной терапии прогноз при язвенном колите, как правило, благоприятный. Большинство пациентов могут вести полноценную и активную жизнь при условии регулярного наблюдения и соблюдения врачебных рекомендаций.
Современные исследования акцентируют внимание на важности достижения гистологической ремиссии — состояния, при котором в тканях кишечника под микроскопом не выявляется признаков воспаления. По данным обзора, опубликованного в Expert review of gastroenterology & hepatology, достижение гистологической ремиссии связано с:
- Снижением частоты рецидивов,
- Меньшим числом госпитализаций,
- Уменьшением необходимости хирургического удаления толстой кишки (колэктомии),
- Снижением риска развития колоректального рака.
Таким образом, гистологическая ремиссия рассматривается как новая, более точная цель терапии язвенного колита, которая может значительно улучшить долгосрочный прогноз пациентов и качество их жизни [5].
Патанатомия болезни Крона
Болезнь Крона – это хроническое гранулематозное воспалительное заболевание. Болезнь Крона может поражать любой участок пищеварительного тракта от ротовой полости до анального отверстия и приводить к внекишечным осложнениям. Чаще воспаление локализуется в конечной части тонкой кишки и начальном отделе толстой.
Факторы риска
Современные данные свидетельствуют о взаимосвязи между генетической предрасположенностью и факторами окружающей среды в развитии болезни Крона. Были выявлены генетические локусы, повышающие риск. Например, гомозиготность по гену NOD2 показала увеличение риска развития болезни Крона в 20-40 раз. Факторы окружающей среды, связанные с повышенным риском, включают курение, использование оральных контрацептивов, прием антибиотиков, регулярное употребление нестероидных противовоспалительных препаратов и городскую среду. Факторы, связанные со снижением риска, включают контакт с домашними и сельскохозяйственными животными, совместное проживание в спальне, наличие более двух братьев и сестер, высокое потребление клетчатки, фруктов и физическую активность. Вакцины не были связаны с повышенным риском развитии болезни Крона [2].
Макроскопические изменения
1. Сегментарность поражения: В отличие от ЯК, БК поражает кишечник очагами, разделенными интактными участками («skip lesions»).
2. Глубокие язвы:
- Язвы могут распространяться на всю толщу стенки кишечника, приводя к формированию фистул и абсцессов.
- Характерны «щелевидные» или «глубокие линейные» язвы, образующие «булыжную мостовую» (cobblestone appearance).
3. Фиброз и стенозирование:
- Развитие стриктур и сужение просвета кишки, что ведет к кишечной непроходимости.
Микроскопические изменения
1. Гранулематозное воспаление:
- Формирование неказеозных гранулем, состоящих из эпителиоидных макрофагов, гигантских клеток Лангханса, лимфоцитов и плазматических клеток.
2. Глубокое воспаление:
- Инфильтрация всех слоев кишечной стенки, в отличие от поверхностного поражения при ЯК.
3. Фиброз и лимфангиэктазия:
- Прогрессирующее утолщение стенки кишечника за счет разрастания соединительной ткани.
Исход
Исход болезни Крона варьирует в зависимости от формы, локализации, выраженности воспаления, наличия осложнений и качества терапии. Это заболевание считается неизлечимым, но при грамотном подходе возможно добиться стойкой ремиссии и контролировать прогрессирование.
Возможные исходы:
1. Ремиссия (спонтанная или медикаментозная)
При раннем выявлении и адекватной терапии (биологические препараты, иммуномодуляторы, диета) возможно достижение длительной ремиссии и сохранение качества жизни.
2. Хроническое рецидивирующее течение
У большинства пациентов наблюдаются периоды обострений и ремиссий, с постепенным развитием структурных изменений в кишечнике (фиброз, стенозы).
3. Осложнения
- Фистулы — нередко формируются между кишкой и другими органами (кишечно-пузырные, кишечно-кожные и др.).
- Абсцессы — гнойные воспаления в брюшной полости.
- Кишечная непроходимость — из-за стенозов и фиброзных сужений.
- Перфорация — разрыв стенки кишки.
- Недостаточность всасывания (мальабсорбция) — особенно при поражении тонкой кишки.
- Риск онкологических заболеваний — длительное течение может повышать вероятность аденокарциномы тонкой или толстой кишки.
4. Лечение
Лечение Болезни Крона направлено на снижение воспаления во всех отделах пищеварительной системы (от тонкого до толстого кишечника). Основная цель — добиться ремиссии: убрать боль, диарею и другие симптомы, а затем поддерживать стабильное состояние. Для этого применяют противовоспалительные препараты, иммунодепрессанты и биологическую терапию, а при осложнениях (сужения, свищи) может потребоваться хирургическое лечение. В итоге терапия направлена не только на облегчение симптомов, но и на заживление слизистой кишечника и предотвращение осложнений.
5. Инвалидизация и снижение качества жизни
При частых обострениях и осложнениях могут возникать трудности с питанием, дефицит массы тела, анемия, усталость, что требует длительного наблюдения, диетотерапии и психологической поддержки.
Прогноз:
Болезнь Крона требует пожизненного наблюдения, однако при индивидуальном подходе и использовании современных терапевтических стратегий можно значительно снизить частоту обострений, предотвратить развитие осложнений и улучшить общий прогноз заболевания.
Одним из наиболее перспективных методов ведения пациентов с болезнью Крона на сегодняшний день считается подход «лечение до достижения цели» (Treat-to-Target, T2T). Он включает в себя раннее вмешательство, регулярный мониторинг воспалительной активности (включая биомаркеры и эндоскопические данные) и коррекцию терапии до достижения определённых клинических и эндоскопических целей.
Эффективность подхода T2T была продемонстрирована в двух крупных рандомизированных клинических исследованиях — CALM и STARDUST [6].
Однако, как подчёркивают авторы, остаются неопределёнными подгруппы пациентов, которые наиболее выиграют от стратегии T2T, а также характеристики заболевания, при которых этот подход будет наиболее эффективен.
Дифференциальная диагностика
Патанатомическое различие между язвенным колитом (ЯК) и болезнью Крона (БК) основывается на характере воспаления, глубине поражения, наличии гранулём и распространённости процесса (см. таблицу 1).
Таблица 1.
Патоморфологические различия между язвенным колитом и болезнью Крона
|
Критерий |
Язвенный колит (ЯК) |
Болезнь Крона (БК) |
|
Локализация |
Толстая кишка |
Любая часть ЖКТ |
|
Характер поражения |
Непрерывный |
Сегментарный («skip lesions») |
|
Глубина поражения |
Поверхностное |
Трансмуральное |
|
Гранулемы |
Отсутствуют |
Присутствуют |
|
Фистулы, стриктуры |
Нет |
Часто |
|
«Ложные полипы» |
Да |
Редко |
|
Риск малигнизации |
Высокий |
Низкий |
Внекишечные проявления болезни Крона встречаются с различной частотой и затрагивают многие органы и системы (см. таблицу 2).
Таблица 2.
Распространённость внекишечных проявлений болезни Крона
|
Распространенность внекишечных проявлений болезни Крона |
|
|
Внекишечные проявления |
Распространенность (%) |
|
Анемия |
9-17 |
|
Передний увеит |
17 |
|
Афтозный стоматит |
4-20 |
|
Желчнокаменная болезнь |
13-34 |
|
Эписклерит |
29 |
|
Узловатая эритема |
2-20 |
|
Воспалительные артропатии |
10-35 |
|
Нефролитиаз |
8-19 |
|
Остеопороз |
2-30 |
|
Гангренозная пиодермия |
0,5-2 |
|
Склерит |
18 |
|
Венозная тромбоэмболия |
10-30 |
Заключение
Язвенный колит и болезнь Крона являются хроническими воспалительными заболеваниями кишечника (ХВЗК) с различными патанатомическими характеристиками, но схожей аутоиммунной природой. В развитии обеих патологий играют роль генетические и экологические факторы, однако влияние окружающей среды зачастую оказывается решающим.
Язвенный колит характеризуется непрерывным воспалением, ограниченным слизистой оболочкой толстого кишечника, с образованием язв и повышенным риском колоректального рака. Болезнь Крона, напротив, поражает любые отделы ЖКТ сегментарно, распространяется на всю толщу кишечной стенки и сопровождается образованием фистул и стриктур.
Дифференциальная диагностика основана на глубине воспаления, характере поражения и наличии гранулем. Оба заболевания имеют риск развития внекишечных осложнений, таких как анемия, воспалительные артропатии, поражения глаз и кожи.
Прогноз ХВЗК зависит от своевременной диагностики, корректной тактики лечения и соблюдения профилактических мер. Несмотря на наличие эффективных методов терапии, заболевания остаются хроническими и требуют длительного наблюдения для предотвращения осложнений и улучшения качества жизни пациентов.


