Лекарственно-устойчивый туберкулез
Журнал: Научный журнал «Студенческий форум» выпуск №8(29)
Рубрика: Медицина и фармацевтика

Научный журнал «Студенческий форум» выпуск №8(29)
Лекарственно-устойчивый туберкулез
Туберкулез (ТБ) занимает девятое место среди ведущих причин смертности в мире и является ведущей причиной смерти от какого-либо одного возбудителя инфекции, опережая ВИЧ/СПИД. В 2016 г. от ТБ, согласно оценкам, умерли 1,3 миллиона ВИЧ-негативных лиц (это меньше, чем 1,7 миллиона умерших в 2000 г.), кроме того, 374 000 случаев смерти было зарегистрировано среди ВИЧ-позитивных лиц. Число заболевших ТБ в 2016 г. оценивается на уровне 10,4 миллиона человек: из них 90% составляли взрослые, 65% – мужчины, 10% – люди, живущие с ВИЧ (в Африке 74%), и 56% – жители пяти стран: Индии, Индонезии, Китая, Филиппин и Пакистана.
Сохраняется угроза лекарственно-устойчивого ТБ. В 2016 г. произошло 600 000 новых случаев ТБ с устойчивостью к рифампицину (РУ-ТБ), самому эффективному препарату первой линии, из которых 490 000 были случаями ТБ с множественной лекарственной устойчивостью (МЛУ-ТБ). Почти половина (47%) этих случаев произошла в Индии, Китае и Российской Федерации.
Смертность от ТБ в глобальных масштабах снижается примерно на 3% в год. Заболеваемость ТБ уменьшается приблизительно на 2% в год; при этом 16% туберкулезных пациентов умирают от этого заболевания; к 2020 г. эти показатели должны быть улучшены и доведены до, соответственно, 4–5% в год и 10%, что позволит достичь контрольных показателей первого этапа (2020 г.) Стратегии по ликвидации ТБ.
Большинство смертей от ТБ можно было предотвратить путем ранней диагностики и надлежащего лечения. Каждый год ТБ диагностируется и успешно излечивается у миллионов людей, что позволяет спасать жизни миллионов людей (53 миллиона с 2000 по 2016 год), однако в работе по выявлению и лечению заболевания все еще наблюдаются значительные пробелы. В 2016 г. было зарегистрировано 6,3 миллиона новых случаев ТБ (что выше 6,1 миллиона в 2015 г.), это соответствует 61% от расчетного уровня заболеваемости, составляющего 10,4 миллиона случаев; при этом показатель успешного лечения ТБ, согласно последним данным, составляет 83%, то есть примерно столько же, сколько и в последние годы. Среди ВИЧ- позитивных людей было зарегистрировано 476 774 случаев заболевания ТБ (46% расчетного уровня заболеваемости), из которых 85% заболевших получали антиретровирусную терапию (АРТ).
Лечение от лекарственно-устойчивых форм ТБ начали в общей сложности 129 689 человек; это немного больше, чем 125 629 человек в 2015 г., но составляет лишь 22% от расчетного уровня заболеваемости; показатель успешного лечения при этом остается низким и составляет 54% в глобальном масштабе.
Согласно глобальным оценкам, доля случаев МЛУ/РУ-ТБ в 2016 году составила 4,1%, среди новых случаев и 19% среди ранее пролеченных случаев.
В 2016 г. тестированием на устойчивость с рифампицину были охвачены 33% новых больных ТБ и 60% ранее пролеченных больных, при общем охвате в 41% (рост по сравнению с 31% в 2015 г.). В 2016 г. 57% зарегистрированных больных с ТБ во всем мире имели документированный результат теста на ВИЧ, что выше 55% в 2015 году. В Африканском регионе, где бремя ВИЧ-ассоциированного ТБ является наибольшим, документированный результат теста на ВИЧ имели 82% больных (что выше 81% в 2015 г.). Показатель успешного лечения ВИЧ-ассоциированного ТБ (когорта 2015 г.) составил 78%, а ТБ с широкой лекарственной устойчивостью (ШЛУ-ТБ) — 30% (когорта 2014 г.).
Не менее 35 стран ввели короткие схемы лечения МЛУ/РУ-ТБ. В рамках усилий по улучшению результатов лечения МЛУ/ШЛУ-ТБ 89 стран и территорий к июню 2017 г. начали использовать бедаквилин, а 54 страны и территории применяли деламанид.
В нашем исследовании мы хотели изучить состояние проблемы МЛУ-ТБ в Республике Беларусь на момент внедрения новой стратегии (END TB STRATEGY).
В задачи входило следующее:
1. Определить проблему социальной дезатаптации лиц с лекарственно-устойчивым ТБ;
2. Определить особенности МЛУ-ТБ среди впервые выявленных и повторно-леченных пациентов;
3. Определить спектр устойчивости Mycobacterium tuberculosis (МБТ) к противотуберкулезным средствам.
Материалом исследования служили 120 карт стационарного больного отделения лекарственно-устойчивого туберкулеза ГУ «РНПЦ Пульмонологии и фтизиатрии», завершивших лечение в 2015 году.
Метод исследования – статистический.
Для начала охарактеризуем выборку по возрастной и гендерной структуре:

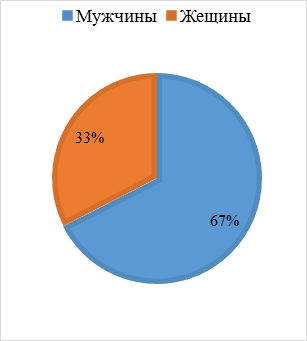
Рисунок 1. Возрастная структура Рисунок 2. Гендерная структура
Далее нами были выделены следующие категории пациентов: впервые выявленные (85 человек – 71%), неудача в лечении (26 человек – 22%), рецидив (5 человек – 4%), отрыв от лечения (4 человека – 3%). В дальнейшем 3 последних группы объединялись в группу повторно леченых пациентов.
Проанализировали клинические формы туберкулеза среди впервые выявленных и повторно леченых пациентов.
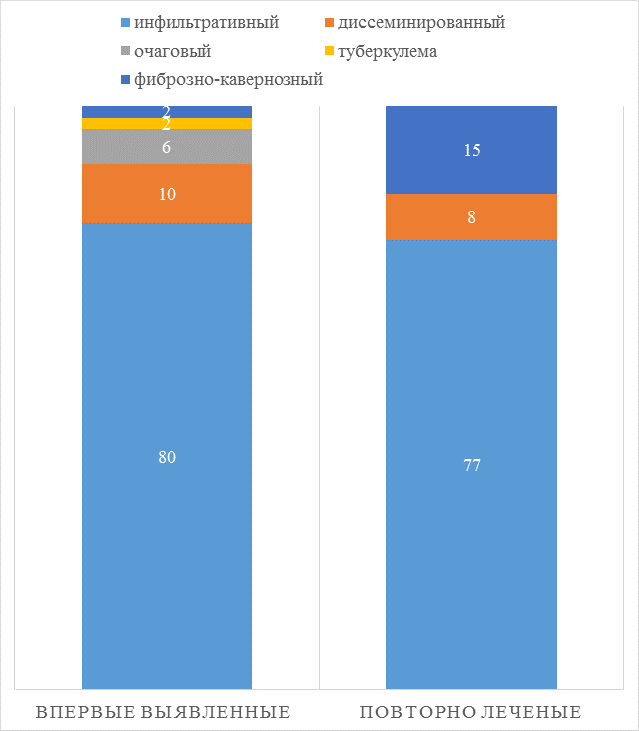
Рисунок 3. распределение клинических форм ТБ
Среди всех пациентов 69% (83 человека) курили, и 30% (36 человек) злоупотребляли алкоголем.
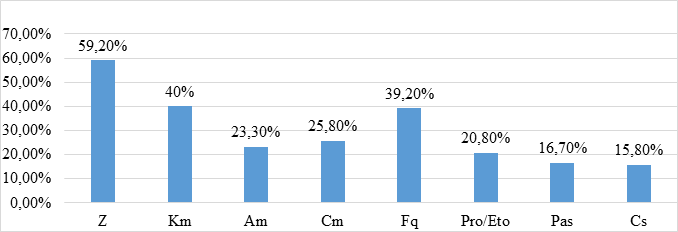
Рисунок 4. Устойчивость к противотуберкулезным препаратам у всех пациентов
Выводы:
1. МЛУ/ШЛУ-ТБ - это проблема лиц трудоспособного возраста, часто имеющих вредные привычки;
2. При включении в схемы инъекционных препаратов предпочтение следует отдавать капреомицину или амикацину.

