Несостоявшаяся беременность – причины и тактика
Конференция: X Студенческая международная научно-практическая конференция «Молодежный научный форум»
Секция: Медицина и фармацевтика

X Студенческая международная научно-практическая конференция «Молодежный научный форум»
Несостоявшаяся беременность – причины и тактика
Проблема невынашивания беременности продолжает сохранять свою актуальность и приоритетность в современном акушерстве. Обусловлено это, прежде всего, тем, что невынашивание беременности является одной из главных составляющих репродуктивных потерь [6,9]. Частота самопроизвольных прерываний, по данным разных авторов, достигает 15-20% от общего числа подтвержденных беременностей I триместра, до 80% от этого числа составляет неразвивающаяся беременность [4,7,11]. Основную сложность в решении этой проблемы представляет то обстоятельство, что причин невынашивания чрезвычайно много [1]. Достаточно много и клинических вариантов потерь в ранние сроки беременности: угрожающий и начавшийся выкидыш, выкидыш в ходу, неполный выкидыш, септический выкидыш, неразвивающаяся беременность.
Диагностика и дифференциальная диагностика основываются на соответствующих жалобах, данных анамнеза, физикального исследования, лабораторных и инструментальных методах.
Тактика зависит от клинического варианта ранних потерь беременности. Основные направления – выжидательная тактика или эвакуация плодного яйца/остатков при невозможности и нецелесообразности дальнейшего сохранения беременности. Выжидательная тактика возможна впервом триместре беременности при угрожающих и начавшихся выкидышах, когда нет клинически значимого маточного кровотечения, признаков инфекции, чрезмерного болевого синдрома, нарушений гемодинамики. Подтвержденная при динамическом наблюдении неразвивающаяся беременность служит показанием для опорожнения полости матки [1].
И для пролонгирования беременности, и для завершения беременности используется медикаментозная терапия [3]. В первом случае это препараты прогестеронового действия (дидрогестерон, микронизированный прогестерон). Медикаментозная терапия завершения беременности (неполный аборт, неразвивающаяся беременность) представлена в основном препаратами антипрогестеронового действия (мифепристон) и аналогами простагландинов (мизопростол) [2,5]. Хирургическое лечение заключается либо в выскабливании полости матки либо в вакуум-аспирации плодного яйца/остатков при неполном или инфицированном аборте [8].
В настоящее время наблюдается увеличение использования более щадащих методов опорожнения полости матки. Так, если сравнивать частоту используемых методов в 2012 и 2017 гг., то использование медикаментозного аборта увеличилось с 8,2 до 13,5%, то есть в 1,5 раза, вакуумная аспирация с 32,6 до 34,3%, а дилатация и кюретаж - снизилось на 17% [10]. Однако эта динамика является недостаточной для страны, где ежегодно выполняется более двух миллионов абортов.
Цель исследования - проанализировать структуру причин ранних потерь беременности в Удмуртской Республике, тактику ведения пациенток для оптимизации оказания медицинской помощи.
Задачи исследования:
1. Изучить особенности соматического, акушерско-гинекологического анамнеза пациенток с ранними потерями беременности.
2. Изучить основные клинические проявления различных вариантов невынашивания беременности в первом триместре беременности.
3. Проанализировать лечебную тактику.
Материал и методы. Был проведен ретроспективный анализ 2800 историй болезни пациенток, госпитализированных в 2017 г. в гинекологическое отделение БУЗ УР «1 РКБ МЗ УР», из которых были отобраны 243, соответствующие задачам исследования. Анализировались данные анамнеза, клинической картины, лабораторных и инструментальных методов исследования (гормональные исследования, ультразвуковые мотоды). Полученные данные обработаны статистически.
Результаты исследования. Из 2800 историй болезни были выбраны 223, что составило 8,7±0,5%, из них замершая беременность диагностирована у 162 пациенток (72,6±3,2%), самопроизвольный аборт у 61 (27,4±2,8%) женщины. По нашим данным преобладали жительницы сельской местности 56,8±3,3% (p = 0,04). Средний возраст пациенток составил 31,2±1,7 лет. Преобладали работающие женщины – 72,8±2,9% (p = 0,03), значительно меньшее количество неработающих женщин – 21,8±2,6% (p = 0,07) и учащихся 5,3±1,4% (p = 0,09), одинокими были 13,6±2,2% (p = 0,07). Было выяснено, что у 21,0±2,6% (p = 0,06) женщины данная беременность является первой, у 16,0±2,4% (p = 0,06) - второй, у 19,3±2,5 (р = 0,06) – третьей и у 43,6±3,2% (р = 0,05) – наблюдалось более 3 беременностей. У 53,9±3,2% (р = 0,04) женщин предыдущая беременность закончилась родами, у 29,2±2,9% (р = 0,05) искусственным абортом, у 16,0±2,4% (р = 0,06) – замершей беременностью (рис. 1). У каждой пятой женщины от предыдущей до настоящей беременности прошло менее года. У 81,5±2,5% (p = 0,02) пациенток зарегистрирована экстрагенитальная патология, нередко сочетанная. В структуре заболеваний преобладали заболевания желудочно-кишечного тракта, патология почек и надпочечников, систем крови, дыхания, сердца и сосудов.

Рисунок 1. Структура ранних потерь беременности у госпитализированных женщин
Особое внимание нужно уделить тому, что основной жалобой пациенток при поступлении было наличие кровянистых выделений из половых путей и повышение температуры тела. Также необходимо отметить наличие в анамнезе гинекологических заболеваний. Среди таких заболеваний первое место занимают эрозии шейки матки - 42,4±3,2% (р = 0,05), на втором месте – сальпингоофорит - 30,0±2,9% (р = 0,05), на третьем месте – уреаплазменная инфекция – 12,3±2,1% (р = 0,04). В то же время достоверно реже пациентки с неразвивающейся беременностью отмечают микоплазменную – 2,1±0,9% (р = 0,06) , цитомегаловирусную инфецию – 1,2±0,7% (р = 0,06), токсоплазмоз – 0,4±0,4% (р = 0,06), трихомоноз – 1,2±0,7% (р = 0,06), гонорею – 2,5±1,0% (р = 0,06) (рис. 2). У 35 % женщин данная беременность осложнялась различными заболеваниями и инфекциями. Среди осложняющих факторов на первом месте стояло патологическое расположение плаценты - 9,1±1,8% ( р = 0,06), на втором – анемия – 8,2±1,8% (0,06), на третьем – маловодие – 6,2±1,5% (р = 0,06). Из 243 исследуемых женщин, у 4,9±1,2% (р = 0,06) были вредные привычки, такие, как курение и прием алкогольных напитков.

Рисунок 2. Структура гинекологических заболеваний
Основным методом эвакуации плодного яйца было выбрано выскабливание полости матки (89,7±1,9%, р = 0,02), в 10,3±2,0% (р = 0,06) – «малое» кесарево сечение (рис. 3). Гистологическое исследование удаленного из полости матки материала показало наличие признаков недостаточности ранней плаценты, а также восходящей бактериальной инфекции.
После опорожнения полости матки пациенткам проведена противовоспалительная терапия. В качестве основного метода лечения применялись антибиотики, такие как цефотаксим, амикацин, у 92,59±0,3% (р = 0,02), гормоны - окситоцин - 74,49±0,9% (р = 0,03) и спазмолитики – нош-па - 42,80±1,5% (р = 0,05). Средний объем кровопотери во время операции составил 60 мл.
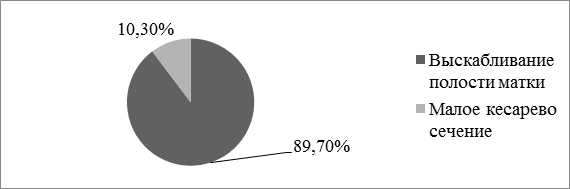
Рисунок 3. Методы эвакуации плодного яйца
Выводы.
1. В структуре показаний к госпитализации ранние потери беременности составляют 8,7±0,5%, при этом превалирует несостоявшаяся беременность - 72,6±3,2%.
2. У каждой пятой женщины настоящая беременность была первой, частые беременности наблюдались с той же частотой.
3. Фактором риска невынашивания в Удмуртской Республике являются порядковый номер беременности (третья и более), перинатально значимые инфекции, экстрагенитальная патология, завершение предыдущей беременности искусственным абортом или несостоявшаяся беременность.
4. Требует пересмотра выбор тактики завершения беременности в сторону более щадящих методов.





