Расслаивающаяся аневризма аорты от дуги аорты до наружной подвздошной артерии слева. Клинический случай.
Секция: Медицина и фармацевтика

XXXII Студенческая международная научно-практическая конференция «Естественные и медицинские науки. Студенческий научный форум»
Расслаивающаяся аневризма аорты от дуги аорты до наружной подвздошной артерии слева. Клинический случай.
Аннотация. Расслаивающая аневризма аорты - одна из часто встречаемых патологий, связанных с поражением аорты, которая, при наличии неотложной ситуации, завершается летальным исходом у половины поступивших в стационар, в течение 48 часов от возникновения первых симптомов. Клинический случай, описанный в статье, демонстрирует сложность диагностики данной патологии. Описаны неблагоприятные факторы, ухудшающие течение заболевания. Данная патология встречается редко, при выявлении требует знания четких алгоритмов диагностики и маршрутизации. Соблюдение данных алгоритмов не дает полной уверенности в успешном исходе заболевания. [1,1]
Материалы и методы: Анализ медицинской документации и клиническое наблюдение пациента.
Аневризмой аорты называют локальное мешковидное выбухание стенки аорты или диффузное расширение диаметра всей аорты более чем в 2 раза по сравнению с нормой (А.В. Покровский). [2,323]
Расслаивающаяся аневризма аорты характеризуется разрывом внутренней оболочки стенки аорты (интимы) и проникновением крови в среднюю оболочку, обычно дегенеративно измененную. Образовавшаяся внутристеночная гематома расслаивает собственную стенку аорты и имеет тенденцию к значительному распространению по ходу артерий. В результате в течение некоторого времени в стенке аорты могут существовать два канала— истинный и ложный. Причем истинный просвет аорты обычно сдавливается ложным каналом, увеличивая сопротивление изгнанию крови из ЛЖ (увеличение постнагрузки). [2, 325]
Расслоение может сопровождаться вторым прорывом ложного канала в истинный просвет аорты, обычно в ее нисходящей части или частичным тромбозом ложного канала. При отсутствии соответствующего лечения течение расслаивающей аневризмы завершается полным разрывом аорты и массивным кровотечением. [2, 326]
Заболеваемость расслоением аорты составляет 6 случаев на 100000 человек в год, чаще встречается у мужчин, увеличиваясь с возрастом [1, 2]. Обычно предрасполагающими факторами расслаивающей аневризмы аорты выступают неконтролируемая артериальная гипертония, приводящая к дегенерации стенки аорты при длительном ее течении, и атеросклероз. Именно поэтому заболевание развивается в основном у людей среднего и пожилого возраста. Преимущественно встречается у мужчин (3:1). [3, 260]. Симптомы расслоения аорты многообразны и могут имитировать широкий ряд сердечно-сосудистых, неврологических и хирургических заболеваний, поэтому своевременная диагностика данного патологического состояния достаточно сложна и представляет собой важную клиническую проблему. [1, 2].
В клинической картине заболевания выделяют 2 этапа. Первый этап соответствует началу расслоения аорты и образованию внутристеночной гематомы. Второй этап характеризуется полным разрывом стенки аорты и развитием массивного кровотечения. [2, 326].
При остром течении заболевания, когда смерть наступает в течение нескольких часов или 1–2 дней, начало расслоения аорты характеризуется внезапным появлением очень интенсивной боли за грудиной, в спине или эпигастрии. Иррадиации в верхние конечности или шею обычно не наблюдается. Особенностью болевого синдрома при расслаивающей аневризме аорты является его интенсивность, отсутствие купирующего эффекта наркотических аналгетиков и мигрирующий волнообразный характер: начинаясь в большинстве случаев за грудиной эпицентр боли постепенно перемещается в область спины, межлопаточного пространства и в эпигастральную область. Миграция боли соответствует распространению расслоения стенки аорты. [2, 327].
При отсутствии лечения ранняя смертность при расслоении составляет 1% в час в первый день, 75% - в течение двух недель и свыше 90% - в течение первого года. [1, 2].
Клинический случай. Пациент Н., 54 года, доставлен бригадой СМП в приемное отделение ПОКЦ в экстренном порядке 06.11.2019г 08:02 с жалобами на интенсивные давящие боли за грудиной, с иррадиацией в подлопаточные области, продолжительностью более 20 мин, не купируемая морфином, сопровождающееся одышкой, чувством нехватки воздуха, потливостью, выраженной общей слабостью, спутанностью сознания.
В анамнезе со слов ИБС страдает с 2016г. В 2016 г проведена диагностическая коронарография, по результатам сосуды без гемодинамически значимых стенозов, проходимы. Артериальная гипертензия с максимальным повышением АД 240/120 мм рт ст. адаптированное АД 150/90 мм рт ст. Артроз тазобедренных суставов.
Состоит на диспансерном учете у терапевта по месту жительства. Амбулаторно принимает: Бисопролол 2,5 мг, Карлон 20 мг, Индапамид 2,5 мг.
Данное ухудшение самочувствие отмечает 06.11.2019г, примерно с 05:30, когда начали беспокоить боли за грудиной давящего характера, одышка. В связи с сохраняющимися болями вызвал бригаду СМП в 06:22, время ПМК 06:35. Оказана помощь: Нитроминт 1 доза, Морфин 1,0 + Натрия хлорид 0,9% 20 мл в/в дробно, Кворекс 300 мг, Ацетилсалициловая кислота 250 мг, Арикстра 2,5 мг. Тропониновый тест по СМП отрицательный. Доставлен в приемное отделение ПОКЦ в 08.02, где был проведён консилиум в составе дежурных врачей: рентгенваскулярного хирурга, реаниматолога и кардиолога. Стратифицирован ОКС высокого риска, принято решение провести экстренную диагностическую коронарографию.
Оперативные вмешательства - по поводу парапроктита - более 10 лет назад. Аллергологический анамнез не отягощен. Вредные привычки: курение в анамнезе, алкоголем не злоупотребляет. Наследственность отягощена - у родителей ИБС.
Факторы риска: мужской пол, отягощенная наследственность, артериальная гипертензия, курение в анамнезе, ожирение.
Объективные данные: Общее состояние тяжелое. Рост: 172 см., вес: 100 кг. ИМТ: 33,80 кг/м 2, ожирение 1 степени. Сознание ясное. Кожные покровы бледной окраски, чистые, степень влажности повышенная, эластичность в норме. Видимые слизистые физиологической окраски, чистые. Подкожная клетчатка развита избыточно. Отеков нет. Общее развитие мышечной системы хорошее, болезненности при ощупывании мышц нет. Умеренная болезненность при ощупывании по ходу позвоночника. Деформация плюснефаланговых суставов обоих стоп, умеренная болезненность при ощупывании крупных суставов. Активная и пассивная подвижность в правом тазобедренном суставе ограничена, в других суставах в полном объеме.
Дыхание через нос свободное. Аускультативно в легких жесткое дыхание, хрипов нет. ЧДД - 18 в мин. Область сердца и крупных сосудов не изменена. Верхушечный толчок в 5 межреберье на 1 см кнаружи от среднеключичной линии, нормальный. Границы относительной тупости сердца: верхняя - в 3 межреберье по парастернальной линии, правая – 0.5 см кнаружи от правого края грудины в 4 м/р, левая + 1 см кнаружи от среднеключичной линии в 5м/р. Границы абсолютной тупости сердца: верхняя – на 1 см кнутри от верхней границы относительной тупости сердца, правая – на 0,5 см кнутри от правой границы относительной тупости сердца, левая + 1 см кнутри от левой границы относительной тупости сердца. Тоны сердца приглушены, ритм правильный, АД (D) - 200/100 мм.рт.ст., АД (S) - 200/100мм.рт.ст., ЧСС - 80 уд/мин. PS- 80 уд/мин. Дефицит пульса - 0. Пульсация периферических сосудов сохранена.
Язык влажный, чистый. Живот мягкий, умеренно болезненный в эпигастрии, увеличен за счет подкожно-жировой клетчатки. Печень по краю реберной дуги. Поверхность - гладкая, ровная, консистенция мягко-эластичная, пальпация безболезненная. По остальным органам и системам без особенностей.
Лабораторно-диагностические исследования
ОАК гемaтокрит - 45% ;гемоглобин в крови – 151 г/л ; лейкоциты в крови - 9,30000 /л ; СОЭ - 6 мм/ч ; тромбоциты (PLT) в крови - 255,00000 /л ; эритроциты (RBC) в крови - 5,03000 /л ; цветовой показатель - 0,9; Подсчет лейкоформулы: лимфоциты в крови - 28 %; моноциты в крови - 9 %; палочкоядерные нейтрофилы в крови - 2 %; сегментоядерные нейтрофилы в крови - 59 % ; эозинофилы в крови - 2 %;
Тропонин на анализаторе - 8 нг/мл ;
Креатинин в крови - 87 мкмоль/л ; Глюкоза в сыворотке крови - 7,1 ммоль/л ; СКФ - 121,6мл/мин ; Мочевина в сыворотке крови - 5,57 ммоль/л ; Общий биллирубин в сыворотке крови - 21,4 мкмоль/л ; Прямой билирубин в сыворотке крови - 8,9 мкмоль/л ; Амилаза панкреатическая в сыворотке крови - 71,2 ЕД/л ; Общий белок в сыворотке крови - 68 г/л ; АСаТ - 15,5 МЕ/л ; АЛаТ - 25,7 МЕ/л ;
D - димер - 13,6 нг/мл ;
Коагулограмма: МНО - 0,81; ПВ анализатор - 10,1 сек ; ПТИ анализатор - 130 % ; АЧТВ на анализаторе - 35,3 сек ; Фибриноген (расчетный) - 0 г/л; фибриноген (анализатор) - 3,32 г/л ;
ОАМ: белок в моче 0 г/л ; лейкоциты в моче (анализатор) - 1,0 лейкоцитов в мкл ; относительная плотность (удельный вес) мочи - 1015; прозрачность мочи - прозрачная ; рН мочи - 5,0; цвет мочи - насыщенный желтый ; эпителиальные клетки в моче - 1,0 мл ; эритроциты в моче - 2,0 эритроцитов в мкл ; почечный эпителий в моче 0 мл.
Результаты диагностической коронарографии: Left main: с неровным контуром, без гемодинамически значимых стенозов, проходим; LAD-: с неровным контуром, без гемодинамически значимых стенозов, проходим; CF-: с неровным контуром, без гемодинамически значимых стенозов, проходим;
RCA: с неровным контуром, без гемодинамически значимых стенозов, проходим.
Тип кровообращения: правый. Рекомендовано: консервативное лечение.
Электрокардиографическое исследование (в 12 отведениях) Заключение:
Ритм синусовый с ЧСС 72 уд в мин. Отклонение ЭОС влево. Рубцовые изменения по передне-перегородочной стенке. Двухфазный зубец Т в отведениях V1-V3. Отрицательный зубец Т в отведениях I, AVL,V4-V6.
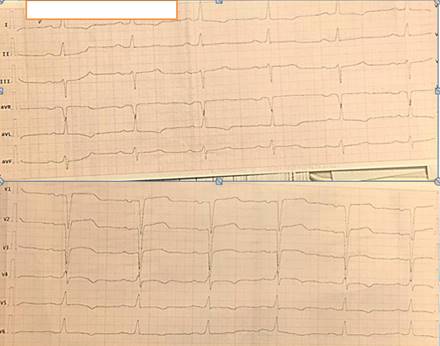
Рисунок. Рентгенография обзорная органов грудной клетки (1 проекция)
Заключение: признаки хронического бронхита. Расширение границ сердца влево.
В отделении у пациента после проведения ДКАГ было повышение А/Д до 200/100мм.рт. ст. Оказана помощь: Эбрантил 5,0 + Натрия хлорид 0,9% 100 мл в/в капельно. Контроль АД 150/90 мм.рт.ст. Появилась жалобы на онемение и слабость в левой ноге, головокружение.
Осмотрен невропатологом. На момент осмотра: Сознание ясное, ориентирован, адекватен. Слабость конвергенции с 2х сторон. Легкая девиация языка вправо. В пробе Баре руки удерживает без провисания, левую ногу поднять не может. Сила в ней 0-1 балл. Гемигипостезия слева.
Предварительный диагноз: Острое нарушение мозгового кровообращения по ишемическому типу в правой гемисфере? Парез левой нижней конечности.
Рекомендовано: Наблюдение в динамике. Сульфат магния 25% 10,0 в/в кап., Пентоксифилин 5,0 в/в кап.
Повторно осмотрен невропатологом через 2 часа. Очаговая симптоматика регрессировала в течение 2 часов. Рекомендовано наблюдение в динамике.
После стабилизации состояния проведены обследования:
Эхокардиография. Заключение: ФВЛЖ - 52%. Уплотнение створок АК и МК. Дилатация левого предсердия. Незначительная дилатация правых отделов сердца. Трикуспидальная регургитация 1-1,5ст. РСДЛА 42мм.рт.ст. Гипертрофия миокарда левого желудочка. Четких зон гипокинезов не выявлено. Систолическая функция ЛЖ удовлетворительная. Жидкости в плевральных полостях не выявлено.
Компьютерная томография органов грудной клетки с контрастированием. Заключение: КТА-признаки расслаивающей аневризмы дуги, нисходящего отдела грудной аорты и брюшной аорты с распространением на наружную подвздошную артерию тип IIIб (по Дебейки) или тип В (по Стэнфорду). Гемодинамически значимый стеноз наружной подвздошной артерии за счет тромбомасс.
УЗДГ брахиоцефального ствола. Заключение: Атеросклероз артерии шеи без гемодинамических изменений.
УЗДГ артерий нижних конечностей. Заключение: Расширение диаметра брюшной аорты . Расслаивающаяся брюшная аорта. Атеросклероз артерии нижних конечностей без гемодинамических изменений.
Выставлен диагноз: Расслаивающаяся аневризма аорты от дуги аорты до наружной подвздошной артерии слева. Артериальная гипертония 3 степени, риск 4. ИБС. Стенокардия напряжения ФК 2 (CCS) ХСН ФК I по NYHA. Ожирение 1 степени.
06.11.2019 г. пациент консультирован по телефону с зав. отделением интервенционной хирургии ТОО " Национальной научной онкологический центр г. Нур – Султан», рекомендована очная консультация с возможным экстренным оперативным вмешательством на месте.
Консилиум от 09.11.19г у постели больного. Решение: Учитывая жалобы, клиническую картину, данные лабораторно-инструментальных обследований рекомендовано - оперативное лечение в объеме: Эндоваскулярная имплантация стент-графта в грудной отдел аорты.
09.11.2019 г. проведено оперативное лечение: Эндоваскулярная имплантация стент-графта в грудной отдел аорты под ЭТН со сверхчастой стимуляцией миокарда по средствам временного ЭКС. После операции наблюдался в условиях ОАРИТ. Послеоперационный период без осложнений. Выписан с улучшением 14.11.2019г.
Заключение: Разбор данного клинического случая наглядно показывает сложность своевременной диагностики расслаивающей аневризмы аорты, связанной с многообразием ее клинических проявлений, в особенности у коморбидных пациентов. Также данный случай отражает важность контроля артериальной гипертензии как одного из ведущих факторов риска развития этого опасного патологического состояния, и отказа от курения, как одного из факторов прогрессирования данной патологии. Таким образом, следует обращать особое внимание на пациентов длительно страдающих от повышенного артериального давления, описывающих боль в грудной клетке.





