Клинический случай оперативного лечения пациентки по поводу острого нарушения мозгового кровообращения и повторных транзиторных ишемических атак на базе Пермской краевой клинической больницы
Секция: Медицина и фармацевтика
лауреатов
участников
лауреатов


участников



XI Студенческая международная научно-практическая конференция «Естественные и медицинские науки. Студенческий научный форум»
Клинический случай оперативного лечения пациентки по поводу острого нарушения мозгового кровообращения и повторных транзиторных ишемических атак на базе Пермской краевой клинической больницы
Аннотация. В статье представлен случай хирургического лечения пациентки с ЦВД, последствиями перенесенных повторных ОНМК по ишемическому типу в бассейне левой средней мозговой артерии. Правосторонний гемипарез, моторная афазия, повторяющиеся ТИА. Учитывая наличие стеноза в средних отделах левой ОСА, в приустьевых отделах, в С5-С6 (интракраниально) правой ВСА; отсутствие контрастирования левой ВСА (окклюзия).; гипоплазия правой ПзА; извитость правой и левой ОСА, С1 сегмента правой ВСА, V1 сегмента левой ПзА; а также неэффективности проведенной в 2015 году каротидная эндартерэктомия (КЭАЭ) слева, после которой регистрировались неоднократные транзиторные ишемические атаки (ТИА). Решено было выполнить операцию по созданию экстраинтрокраниального микроанастамоза (ЭИКМА). По результатам проведенного оперативного вмешательства было отмечено улучшение состояния пациентки в ранний послеоперационный период. Проведение ЭИКМА позволяет восстановить функции, нарушенные в результате ОНМК, предупредить развитие повторных ОНМК, сохранить качество жизни пациентов и предупредить инвалидизацию, в результате перенесенного ОНМК.
Ключевые слова: цереброваскульрная болезнь, атеросклероз, острое нарушение мозгового кровообращения, каротидная эндартерэктомия, экстраинтракраниальный микроанастамоз.
Введение: Распространенность цереброваскульрярных заболеваний в экономически развитых странах остается важной медицинской и социальной проблемой, так как составляет большую процентную долю в структуре общей заболеваемости, инвалидизации и смертности [1, с.8; 2, с.1-2]. Согласно ВОЗ каждый год в России регистрируется более 450 тысяч ОНМК, что составляет 2,5-3 случая на 1000 населения в год, а смертность в остром периоде варьирует в пределах 30-35% (2-3 место среди причин общей смертности населения) [2, с.1-2]. Инвалидизация после ОНМК стоит на 1 месте среди всех причин инвалидности и составляет 3,2 на 1000 населения в год.
Клиническое наблюдение. Пациентка Снегирева Ольга Сергеевна, 1962 года рождения (55 лет). Находилась на лечении в нейрохирургическом отделении ПККБ с диагнозом: ЦВБ, последствия ОНМК в бассейне лСМА. Была госпитализирована в плановом порядке 24.10.2017г.
Из анамнеза известно, что в 2010 году было проведено АКШ в ФГБУ «Федеральный центр сердечно-сосудистой хирургии». В марте 2014 года перенесла ОНМК в ВББ(правая гемисфера мозжечка). В 2015 году отмечено нарушение речи, слабость в правой руке (на МРТ от 16.04.2015 – признаки лакунарного ОНМК по ишемическому типу в левой лобной доле). По этому поводу была проведена КЭАЭ слева в 2015 году. 30.09.2016 – на фоне повышения АД – вновь нарушение речи, онемение правой руки, правой половины лица. 19.04.2017-28.04.2017 – находилась в отделении неврологии ГБ г.Краснокамска с диагнозом : лакунарный инсульт в бассейне левой СМА в постцентральной и надкраевой извилинах, что клинически проявлялось дизартрией, негрубой моторной афазией, легким правосторонним гемипарезом. Далее была обследована по месту жительства в отделении неврологии. При выполнении МСКТ БЦА в «Федеральном центре сердечно-сосудистой хирургии» от 19.06.2017: картина стеноза в средних отделах левой общей сонной артерии (ОСА), в приустьевых отделах, в С5-С6 (интракраниально) правой внутренней сонной артерии (ВСА). Отсутствие контрастирования левой ВСА (окклюзия). Гипоплазия правой ПзА. Извитость правой и левой ОСА, С1 сегмента правой ВСА, V1 сегмента левой ПзА. Виллизиев круг замкнут. Вариант развития позвоночных артерий в виде их неслияния. Направлена для проведения КАГ.
С 24.07.2017г. по 25.07.2017г. находилась на обследовании и лечении в кардиохирургическом отделении №1 в «Федеральном центре сердечно-сосудистой хирургии», по результатам КАГ от 24.07.2017г.: ПМЖА: сред.-100% ОА, прокс.- 10% МВ – 25% ПКА: прокс.- 100%. Тип кровообращения правый. ШГ: Ао-ПКА, Ао-ВТК, ЛВГА-ПМЖА – проходимы.
На МРА от 26.09.2017г.: изменения вещества головного мозга дисциркуляторного, постишемического характера, последствия ОНМК в бассейнах ЛСМА, ЛЗМА, в ВББ. Умеренная наружная гидроцефалия. Окклюзия ЛВСА, кровоток в бассейнах ЛПМА, ЛСМА за счет коллатералей, с обеднением у ЛСМА. Гипоплазия интракраниального сегмента правой ПзА (рис.1).
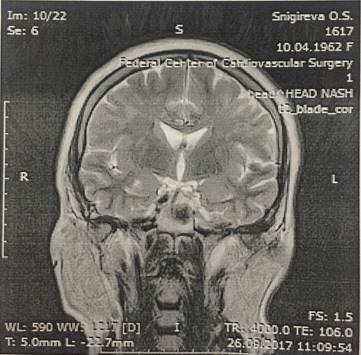
Рис.1. МРА головного мозга
Из анамнеза жизни: из перенесенных заболеваний, в основном, простудные. ВИЧ, гепатит, венерические заболевания отрицает. Страдает атеросклерозом. ИБС. АГ 3 ст. 3 ст. риск 4. ПИКС (2010г.). Стенокардия напряжения I-II ФК. СД 2 типа.
24.10.2017г. была госпитализирована в нейрохирургическое отделение ПККБ, по результатам амбулаторного исследования было показано оперативное лечение – ЭИКМА. Диагноз при поступлении: ЦВБ. Последствия множественных ОНМК в бассейне левой СМА. Правосторонний гемипарез. Моторная афазия.
На момент госпитализации предъявляла жалобы на периодические головные боли, головокружения, снижение внимания и памяти, слабость в правых конечностях, нарушение речи, сложные галлюцинации. Данные жалобы сохранялись на протяжении всего времени пребывания в стационаре до момента проведения хирургического вмешательства.
13.11.2017г. была проведена операция наложения ЭИКМА слева под эпидуральной анестезией [3, с.22-23]. Операция включала в себя следующие этапы[4, с. 107-117; 5, с. 2-6].: из сплошного разреза кожи на протяжении 6-7 см выделили вместе с окружающей ей подкожно-жировой клетчаткой поверхностную височную артерию, которая является продолжением наружной сонной артерии. После ее пресекли, на проксимальный конец наложили клипсу, а проксимальный конец освободили от клетчатки и адвентиции на протяжении 0,5-0,6 см. затем стенку артерии рассекли продольно на 1 см для лучшего захвата и создания углового положения для формирования анастамоза.
Далее для получения доступа к супраклиноидной части внутренней сонной артерии произвели костнопластическую трепанацию в лобной и височной областях. Выполнили подковообразный разрез мягких тканей на 1,5 см выше надбровной дуги и на таком же расстоянии от средней линии. Разрез ведется вверх до условной вертикальной линии, проходящей через середину скуловой кости, а затем продолжают вниз и заканчивают на уровне ушной раковины. Послойно рассекли кожу, подкожную клетчатку и апоневроз, этот кожно-апоневротический лоскут отслоили и отвели к основанию. На линии будущей трепанации рассекли надкостницу, апоневроз височной мышцы и височную мышцу. При трепанации черепа наложили фрезевый отверстия так, чтобы при отведении костного лоскута стали видны основание лобной доли, сильвиева борозда и передние отделы височной доли. Твердую мозговую оболочку рассекли подковообразным разрезом с основанием вниз. Лобную долю подняли шпателем, который постепенно продвинули вглубь по краю малого крыла носа основной кости до переднего клиновидного отростка. В результате в глубине раны появилась жидкость, которую аспирировали.
Обнаружили зрительный нерв, покрытый арахноидальной оболочкой. Летарельнее зрительного нерва выделили проксимальную часть сонной артерии с помощью разрывания арахноидальной оболочки пинцетом между ней и зрительным нервом. Далее разделили арахноидальную оболочку сильвиевой борозды для выделения места отхождения передней и средней мозговых артерий.
Под выделенную сонную артерию подвели лигатуру, после небольшими ватными полосками закрыли субарахноидальные щели основания мозга и пространство между основанием лобной доли и передней черепной ямки. Такая изоляция препятствует затеканию крови на основание мозга.
После выделили корковую артерию и подготовили ее для анастомозирования с поверхностной височной артерией мелкие ветви коркового сосуда, отходящие к коре мозга, их коагулировали и пересекли. Затем наложили микроклипсы на выделенный участок коркового сосуда с промежутком 0,8 см. Наружную стенку между клипсами вскрыли, просвет промыли от крови.
Соединили «сосуд-донор» и «сосуд-реципиент» по типу «конец в бок», наложив угловые швы. После завершения накладывания анастамоза сняли клипсы с кортикальной артерии и артерии-донора.
Наличие кровотока зафиксировали пульсацией сонной артерии, определяемой визуально и пальпаторно.
После гемостаза и промывания субарахноидального пространства операционную рану зашили послойно, с оставлением резинового дренажа в заднем нижнем ее углу.
Результаты. По результатам проведения ЭИКМА уже в ранний послеоперационный период было отмечено улучшение когнитивных функций и общего состояния пациентки. ЭИКМА, как дополнительный коллатеральный путь кровоснабжения ишемизированного бассейна СМА, вызвал существенную перестройку мозговой гемодинамики в виде значительного прироста коллатерального кровотока. После операции больная находилась в удовлетворительном состоянии, положение активное, самочувствие хорошее. Жалоб на периодические головные боли, головокружения, снижение внимания и памяти, слабость в правых конечностях, сложные галлюцинации не предъявляла. Выраженного неврологического дефицита не наблюдалось. Моторной афазии нет. По достижении клинического выздоровления больная выписана из нейрохирургического стационара.
Заключение. Выполнение шунтирующей операций путем наложения ЭИКМА по поводу односторонней окклюзии ВСА в раннем послеоперационном периоде приводит не только к изменению показателей перфузии коры головного мозга на стороне окклюзии, но и активизации коллатерального кровотока коры в обоих полушариях, что снижает эффект обкрадывания существенно улучшает кровоток головного мозга в целом.
Проведение ЭИКМА позволяет восстановить функции, нарушенные в результате ОНМК, предупредить развитие повторных ОНМК, сохранить качество жизни пациентов и предупредить инвалидизацию, в результате перенесенного ОНМК.
Правильно наложенный ЭИКМА позволяет уже в раннем послеоперационном периоде получить существенный прирост исходного коллатерального кровотока в системе СМА.
Клиническая эффективность реваскуляризации мозга высока при клинических проявлениях в виде транзиторных ишемических атак и постинсультном неврологическом дефиците.
Создание ЭИКМА больным с выраженным неврологическим дефицитом и поражением мозговой ткани имеет профилактическую направленность и целесообразно при нестабильной гемодинамике.

