Хронические воспалительные заболевания кишечника в детском возрасте (обзор литературы)
Конференция: CXI Студенческая международная научно-практическая конференция «Молодежный научный форум»
Секция: Медицина и фармацевтика

CXI Студенческая международная научно-практическая конференция «Молодежный научный форум»
Хронические воспалительные заболевания кишечника в детском возрасте (обзор литературы)
Введение
Хронические воспалительные заболевания кишечника (ХВЗК) – это аутоиммунные заболевания, которые характеризуются хроническим прогрессирующим воспалительно-деструктивным поражением желудочно-кишечного тракта. К ним относятся болезнь Крона (БК) и неспецифический язвенный колит (НЯК). На сегодняшний день эти заболевания являются наиболее актуальными проблемами в детской гастроэнтерологии. Повсеместно отмечается рост заболеваемости ХВЗК у детей [1, 2].
Цель исследования
Провести анализ данных литературных источников по изучаемой проблеме.
Материалы и методы исследования
Проанализировать литературные источники, обобщить полученные данные.
Результаты исследования и их обсуждение
Эпидемиология ХВЗК в детском возрасте
Большинство случаев детских ХВЗК приходятся на тяжелые формы. Стоит отметить, что стремительный рост детской заболеваемости связан не только с совершенствованием диагностики данной патологии, но и с факторами окружающей среды.
Данные по эпидемиологии ХВЗК у детей в РБ отсутствуют. По приблизительным оценкам, в настоящее время распространенность ХВЗК у детей составляет 2,2-6,8 случаев на 100 тысяч детского населения. В последние годы отмечается тенденция роста числа больных БК по сравнению с ЯК. Несмотря на более низкий уровень заболеваемости ХВЗК у детей по сравнению со взрослыми, рост больных ЯК и БК среди детского населения
продолжается в течение последних 30-40 лет. 20-30% случаев ХВЗК берут свое начало в возрасте до 18 лет, при этом отмечается тенденция к росту заболевания в более раннем возрасте.
Согласно эпидемиологическому распределению, в педиатрической практике до 60% ВЗК приходится на болезнь Крона [3, 4, 5].
Этиология ХВЗК
Точная этиология ХВЗК не установлена. Зачастую причиной является целый комплекс факторов: наличие дефектов врожденного и приобретенного иммунитета, генетической предрасположенности, особенностей кишечной микрофлоры и различных факторов внешней среды.
Основным дефектом иммунитета, который способствует развитию ХВЗК, является нарушение распознавания бактериальных молекулярных маркеров дендритами клеток, что приводит к гиперактивации провоспалительных механизмов.
Также при ХВЗК имеет место изменение состава кишечной микрофлоры. В основном на счет снижения доли анаэробных бактерий, преимущественно Bacteroidetesи Firmicutes.
Патогенез ХВЗК
Наличие вышеупомянутых иммунологических и микробиологических изменений в сочетании с пусковым действием факторов (таких как нервный стресс, дефицит витамина D, питание с низким содержанием пищевых волокон и высоким содержанием белка животного происхождения, кишечные инфекции и др.) вызывает развитие ВЗК.
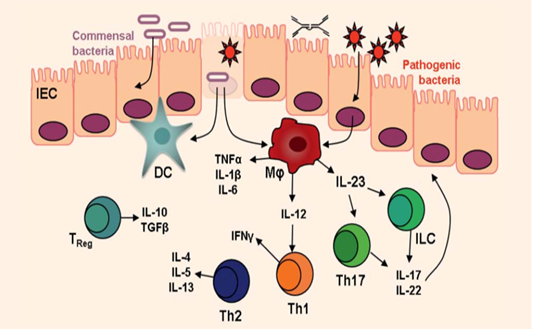
Рисунок 1. Предположительный патогенез ХВЗК
В результате взаимного влияния факторов риска происходит активация Th1- и Th17- клеток, гиперэкспрессияпровоспалительных цитокинов, в первую очередь фактора некроза опухоли-альфа, интерлейкинов 13 и 23, молекул клеточной адгезии. Каскад гуморальных и клеточных реакций приводит к трансмуральному воспалению кишечной стенки. (рисунок 1) [6, 7].
Течение ХВЗК в детском возрасте имеет некоторые особенности, которые обуславливают определенные затруднения в диагностике. Лишь у 25% детей заболевание дебютирует классической триадой- болью в животе, диарейным синдромом и снижением веса. Однако для язвенного колита и болезни Крона характерны и такие внекишечные проявления, как поражение опорно-двигательного аппарата и гепатобилиарной системы, гематологические нарушения, кожные, офтальмологические изменения. Самым частым внекишечным проявлением ВЗК является анемия, которая существенно ухудшает качество жизни, когнитивные функции и увеличивает продолжительность госпитализации пациентов [6, 9].
Также, дети с воспалительными заболеваниями кишечника склонны к изменениям со стороны костной ткани из-за повышения уровня циркулирующих воспалительных цитокинов, нехваткой питания, пониженной физической активностью, применением глюкокортикоидов [9].
Особенности ХВЗК в детском возрасте:
1. Чаще наблюдаются более распространенные формы болезни Крона и язвенного колита
2. Клиническая картина заболеваний менее специфична или стерта
3. Заболевания влияют на особенности физического и полового развития ребенка [10].
Клиническая картина ХВЗК
При обоих формах ХВЗК наблюдаются типичные для них триады. Основные клиническими проявлениями НЯК: примесь крови в стуле, боль в животе, нарушение функции кишечника, при БК – боли в животе, диарея, потеря массы тела [12].
Дифференциальная диагностика: НЯК и БК
Представлена в таблице 1.
Таблица 1.
Дифференциальная диагностика НЯК от БК
|
Показатели |
Язвенный колит |
Болезнь Крона |
|
Возраст начала болезни |
Любой |
До 7-10 лет очень редко |
|
Характер начала болезни |
Острое у 5-7% больных, у остальных- 3-6 мес. |
Острое – редко, чаще постепенное в течении несколько лет |
|
Кровотечения |
Постоянно в период обострения |
Редко, наблюдаются при поражении прямой кишки |
|
Диарея |
Стул частый, водянистый, нередко в ночное время |
До 4-6 раз в день, стул кашицеобразный, обычно в дневное время |
|
Запор |
Встречается редко |
Встречается чаще |
|
Боль в животе |
Чаще возникает перед актом дефекации и стихает после опорожнения кишечника |
Типична, разной интенсивности |
|
Пальпируемый инфильтрат в брюшной полости |
Отсутствует в правой подвздошной области |
Встречается часто, обычно пальпируется |
|
Перфорации |
Возникают только на фоне токсической дилатации толстой кишки |
Типичны (прикрытые) |
|
Внутренние свищи |
Не встречаются |
Типичны, возникают из язв/трещин |
|
Наружные свищи |
Не встречаются |
Открываются на переднюю брюшную стенку, чаще всего в послеоперационных рубцах |
|
Ремиссия |
Характерна, возможно длительное отсутствие обострений с обратным развитием структурных изменений в кишечнике |
Отмечаются улучшения; абсолютной ремиссии нет; структура кишечника не восстанавливается |
|
Малигнизация |
При длительности более 10 лет |
Редко |
|
Перианальные поражения |
У 20% больных мацерация, трещины |
У 75% больных перианальные свищи, абсцессы, язвы |
|
Распространенность процесса |
Только толстая кишка (начиная с прямой): непрерывное поражение |
Любой отдел ЖКТ; прямая кишка может быть не поражена; воспаление сегментарное |
|
Стриктуры |
Нехарактерны |
Встречаются часто |
|
Гаустрация |
Низкая, сглажена или отсутствует |
Утолщены или нормальные складки |
|
Эндоскопические признаки |
||
|
Поверхность слизистой |
Зернистая |
Гладкая |
|
Микроабсцессы |
Есть |
Нет |
|
Язвенные дефекты |
Неправильной формы, без четких границ, поверхностные, с обширным поражением |
Афтоподобные изъязвления с венчиком гиперемии или трещиноподобные продольные дефекты |
|
Контактная кровоточивость |
Есть |
Нет |
|
Псевдополипоз |
При тяжелых обострениях |
Нехарактерен |
|
Рентгенологические различия |
||
|
Сужение просвета кишки |
Равномерное, на значительном протяжении |
Локальное, иногда непроходимость за счет структуры |
|
Укорочение толстой кишки |
Часто наблюдаются в хронических случаях, связано с мышечным спазмом |
Нехарактерно |
|
Язвенные дефекты
|
В тяжелых случаях множественные, в пределах слизистой оболочки |
Редкие, в виде глубоких трещин двойного контура и спикулообразных выступов |
|
Эвакуация бария из толстой кишки
|
Нормальная или ускоренная |
Замедленная |
|
Контрактильная способность |
Сохраняется |
Снижена или полностью утрачена |
Зачастую диагностика ХВЗК вызывает значительные трудности. В результате чего между появлением первых симптомов и постановкой окончательного диагноза проходит значительно количество времени, что осложняет дальнейшее течение заболевания и подбор рациональной терапии. Возникает необходимость проведения тщательной дифференциальной диагностики между БК и ЯК, а также с инфекционными заболеваниями, паразитарными поражениями, синдромом раздраженного кишечника; полипами, гемангиомами и трещинами толстой кишки, а также рядом достаточно редких поражений кишечника (туберкулезом, дивертикулезом, болезнью Уиппла) [11].
Диагностика ХВЗК
Основывается на анамнезе (постоянные или периодические боли в животе, диарея, примесь крови в каловых массах, потер массы тела), данных клинико-лабораторных исследований (гипо- и нормохромная анемия, лейкоцитоз, нейтрофиллез со сдвигом формулы влево, значимое ускорение СОЭ, повышение показателей белков острой фазы, гипоальбуминемия, диспротеинемия, гипохолестеринемия, гипокалиемия, дисбиоз кишечника различной степени компенсации, положительная реакция на скрытую кровь и кальпротектин, повышение ЦИК и др.), ректоромано- и колоноскопии (основной метод исследования при диагностике ХВЗК, т.к. позволяет определить заболевания еще на ранних стадиях, когда клинические проявления еще выражены слабо), рентгенографии толстой кишки (язвы различной величины и формы (при БК – «булыжная мостовая»), короткие щелевидные синусы, свидетельствующие о наличии слепых свищей, стриктуры) [12].
Определение ASCA (антител к Saccharomyces cerevisae), для диагностически сложных случаев, помогает подтвердить и может служить дополнительным серологическим маркером в диагностике болезни Крона [13].
Лечение ХВЗК
Диетотерапия играет большое значение в комплексе лечебных мероприятий (в разгар болезни назначаю стол П). Ограничивают углеводы и глютен и полностью исключают все виды острой пищи, маринады, молочные продукты, облигатные аллергены. При этом ребенок обязательно должен получать полноценное по своему возрасту питание. При тяжелом течении заболевания и/или выраженных трофических нарушениях показано зондовое энтеральное и парентеральное питание.
Медикаментозное лечение предусматривает назначение противовоспалительной терапии (препараты 5-аминосалициловой кислоты (например, месалазин, в дозе 30-60 мг/кг/сут (не более 4,8 г/сут)), сульфасалазин (начальная доза – 25-75 мг/кг/сут (не более 4 г/сут)).в 3-4 приема, по достижению клинического эффекта дозу постепенно снижают на 1/3-1/2 от начальной; системные и топические глюкокортикоиды). Постепенно определяют минимальную поддерживающую дозу.
Стероиды назначают при умеренной и высокой степени активности ХВЗК, распространенном поражении, развитии внекишечных проявлений и пациентам с локализацией поражения в проксимальных отделах ЖКТ в дозе 1-1,5 мг/кг/сут (не более 60 мг/сут) 1 раз в день сутра. Дозу начинают снижать через 2 недели по 10 мг за неделю, а после снижения до 25 мг – по 5 мг в неделю до достижения поддерживающей.
Иммуносупрессивная терапия (назначение цитостатиков и антицитокиновых препаратов) – при хроническом активном течении заболевания, развитии стероидорезистентности или стероидозависимости/стероидорезистентности, формировании свищей, частых рецидивах.
При выраженном колитическом синдроме – антибактериальная терапия (метронидазол, ципрофлоксацин и др.).
К дополнительным видам терапии относят: применение пробиотиков, пищеварительных ферментов, репарантов слизистой оболочки, витаминов группы В. С, А, фолиевой кислоты, препаратов железа и кальция.
В последние годы при лечении НЯК и БК широко используются такие методы, как ГБО, УФО крови, гемо- и энтеросорбция, облучение слизистой оболочки кишечника гелий-неоновым лазером, рефлексотерапия [11].
Кроме консервативного лечения, существует и хирургическое, показания к которому делят на абсолютные и относительные (таблица 2).
Таблица 2.
Абсолютные и относительные показания к хирургическому лечению при ХВЗК [12]
|
Заболевание |
Абсолютные показания |
Относительные Показания |
|
НЯК |
1. Перфорация толстой кишки 2. Массивное кишечное кровотечение 3. Малигнизация 4. Токсический мегаколон при неэффективности консервативной терапии в течение 12-24 часов |
1. Резистентность ко всем видам консервативной терпи 2. Задержка роста 3. Внекишечные проявления 4. Резистентность к терапии |
|
БК |
1. Перфорация кишки 2. Перитонит 3. Абсцесс 4. Кишечная непроходимость 5. Массивное кишечное кровотечение 6. Токсический мегаколон при неэффективности консервативной терапии в течение 12-24 часов 7. Вовлечение в процесс мочевых путей |
1. Свищи 2. Хроническая частичная непроходимость кишечника 3. Инфильтрат в брюшной полости |
Заключение
Учитывая проанализироваванные литературные источники и имеющиеся на сегодняшний день данные касаемо хронического воспалительного заболевания кишечника у детей, следует сделать вывод, что тема является актуальной и требует углубленного изучения в направлении поиска биомаркеров ранней неинвазивной диагностики ХВЗК и методов их эффективной персонифицированной терапии.





