ОЦЕНКА ВОЗМОЖНОСТИ ВЛИЯНИЯ ОСЛОЖНЕНИЙ КЛИНИЧЕСКИ ЛЁГКОЙ ФОРМЫ COVID-19 НА ПРИЧИНУ СМЕРТИ ПО ДАННЫМ СУДЕБНО-МЕДИЦИНСКОЙ ЭКСПЕРТИЗЫ
Секция: Медицина и фармацевтика

L Студенческая международная научно-практическая конференция «Естественные и медицинские науки. Студенческий научный форум»
ОЦЕНКА ВОЗМОЖНОСТИ ВЛИЯНИЯ ОСЛОЖНЕНИЙ КЛИНИЧЕСКИ ЛЁГКОЙ ФОРМЫ COVID-19 НА ПРИЧИНУ СМЕРТИ ПО ДАННЫМ СУДЕБНО-МЕДИЦИНСКОЙ ЭКСПЕРТИЗЫ
Введение:
Симптомы коронавирусной инфекции в легкой форме элементарно спутать с другими заболеваниями респираторной группы, такими как грипп и ОРВИ [6]. Другая неблагоприятная особенность — большое число бессимптомных пациентов, то есть лиц, которые, заразившись коронавирусной инфекцией, не демонстрируют клинических проявлений, хотя способны заражать окружающих. В России их доля в среднем составляла около 30 %, а в некоторых регионах доходила до 50 %. Опубликованные в последнее время данные свидетельствуют о том, что пациенты, у которых заболевание протекает в бессимптомной форме, в течение 2-8 дней всё еще способны передавать инфекцию. В этом и состоит опасность данной формы заболевания.
Цель работы: проанализировать возможность влияния осложнений клинически лёгкой формы COVID-19 на причину смерти по данным судебно-медицинской экспертизы.
Новая коронавирусная инфекция затрагивает все возрастные категории и проявляется у каждого по-разному. Анализ течения болезни у инфицированных SARS-CoV-2, демонстрирует, что в 80% случаев заболевание протекает в бессимптомной и средней форме острого катарального заболевания верхних дыхательных путей [6]. По словам профессора Сергея Авдеева, заведующего кафедрой пульмонологии Сеченовского университета, частота бессимптомных случаев составляет 25% - 50%[4]. Примерно, у 15% пациентов наблюдается тяжелое течение заболевания, которое сопровождается поражением лёгких с последующим развитием дыхательной недостаточности, такая степень COVID-19 чаще приводит к выздоровлению. Около 5% случаев достигает крайне тяжёлого поражения не только легочной системы, но и других органов и систем с развитием функциональной недостаточности и приводит к высокой смертности, которая достигает порядка 50% [6].
Патогенез: Входными воротами для инфекции становятся слизистые оболочки верхних дыхательных путей и глаз. Происходит внедрение вируса в клетку в два этапа. I этап – уникальная структура S-белка SARS-CoV-2 обеспечивает ему аффинность к рецептору АПФ2 и на поверхности клетки заражаемого происходит их стремительное связывание. II этап - под действием кофермента (трансмембранной протеиназы TMPRSS2) вирус внедряется в клетку хозяина, чтобы использовать ее для собственной репликации. После этого следующее поколение вирусов готово к заражению новых клеток [3].
Вероятность заражения людей SARS-CoV-2 зависит от генетически обусловленного состояния АПФ2. Экспрессия рецептора неодинакова в разных тканях и зависит от возраста, пола и расы. Мужской пол болеет чаще, чем женский, это связано с расположением гена АПФ2 в Х-хромосоме, и с активирующим влиянием андрогенов на экспрессию АПФ2. Хронические заболевания легких и сердца, сахарный диабет, опухоли сопровождаются усилением экспрессии АПФ2, что приводит к увеличению риска заболевания и смерти от COVID-19. Аналогичный эффект могут давать и некоторые группы лекарств, в частности НПВП [3]. Видимых симптомов латентной формы заболевания, как правило, не наблюдается, но главную роль играют структурные и функциональные изменения внутренних органов.
Материалы и методы.
Проведен анализ медицинских документов и данных судебно-медицинской экспертизы, предоставленных ГБУЗ ПО БСЭ: описание гистологических препаратов с использованием микроскопического и поляризационного методов исследования - световой бинокулярный микроскоп ПРИМО СТАР - 1 и подготовительного метода парафиновой заливки с окраской гематоксилин-эозин.
Клинический случай.
Пациент Н., 39 лет, темнокожий, был доставлен СМП в ГБУЗ «Псковская городская больница» из бассейна. Предположительно в воде потерял сознание. Отмечались судороги. Был доставлен скорой медицинской помощью с диагнозом: состояние после серии эпиприпадков. По тяжести состояния сразу был доставлен в реанимационное отделение. Проводились интубация, ИВЛ, противоотечная, антибактериальная терапия, седация, коррекция водно-электролитного баланса. Несмотря на это прогрессировали явления отека головного мозга. Спустя двое суток констатирована смерть больного.
В ходе экспертизы, для дополнительных лабораторных исследований от трупа изъято:
1. Кровь для определения наличия и количества этилового спирта, наркотических средств и психотропных веществ.
2. Кусочки внутренних органов для судебно-гистологического исследования.
3. Часть легкого для определения наличия вирусов, где впоследствии выявлена новая коронавирусная инфекция COVID-19.
На основе исследования препаратов был поставлен судебно-гистологический диагноз: дисциркуляторные расстройства кровообращения в виде выраженного венозного полнокровия с эритроцитарными сладжами в капиллярах и венулах, повышенная сосудистая проницаемость с развитием плазмо- геморрагией.
Основным диагнозом является: асфиксия при утоплении. Этому свидетельствует наличие жидкого состояния крови в полостях сердца и крупных сосудах, очаговые кровоизлияния в соединительную оболочку глаз. Точечные, очаговые кровоизлияния под эпикард, очаговые и расплывающиеся кровоизлияния под легочную плевру, в слизистую желудка и тонкой кишки. Гистологически: поля выпадения нервных клеток головного мозга, периваскулярные кровоизлияния; жидкость в полости среднего уха.
Осложнения: двухсторонняя лейкоцитарная пневмония, отек легкого, отек головного мозга с вклинением миндалин мозжечка в большое затылочное отверстие и ущемление ствола мозга.
Сопутствующий диагноз: хроническая ишемическая болезнь сердца с гипертонической болезнью: стенозирующий (на 50%) атеросклероз коронарных артерий, атеросклеротический кардиосклероз, кардиомегалия, гипертрофия мышцы левого желудочка сердца, атеросклероз аорты; новая коронавирусная инфекция COVID-19.
Проведя оценку данных экспертов и возможных осложнений COVID-19, можно сказать, что нарушение структуры и функции сосудов, наличие в них эритроцитарных сладжей являются ведущими осложнениями. Исходя из точки зрения доктора медицинских наук Е.В. Донченко, сладж, является одной из причин коронавирусной инфекции [2]. В 2016 г. Елена Донченко впервые описала синдром компенсаторного эритроцитоза, который развивается у больных в ответ на дефицит кислорода в тканях [5]. При нехватке кислорода костный мозг активно выбрасывает в кровоток избыток эритроцитов, часто незрелых. Эти эритроциты склонны к склеиванию, развитию сладж-феномена, что создает ухудшение микроциркуляторных процессов. Как местный процесс сладж развивается в легочных венах, например, при так называемом шоковом легком, или респираторный дистресс-синдром. Утяжеление состояния пациентов связано с возникновением эффекта сгущения крови за счет сладж-феномена эритроцитов. При развитии дыхательной недостаточности кровь становится более густой, что зачастую приводит к летальному исходу [2].
Также существенным является поражение нервной системы. Связь судорожного приступа и COVID-19 может быть многогранной. Во-первых, приступ может быть проявлением вирусной инвазии в ЦНС. Во-вторых, известно, что коронавирусная инфекция может вызывать пневмонию, сменяющуюся гипоксемией, которая приводит к судорогам и повреждению мозга [1]. В-третьих, осложнения при коронавирусе связаны со снижением уровня кислорода в периферической крови, которые могут не замечаться дыхательным центром. Следовательно, при легкой форме заболевания возможно развитие непереносимости физической нагрузки.
В связи с нарушением кровообращения не стоит исключать поражения со стороны ЦНС, которые проявляются головокружениями, миалгией, гипосмией, гипогевзией, помрачением сознания, судорогами и другими. В нашем случае коронавирусная инфекция, возможно, стала триггером к активации судорожного механизма у пациента.
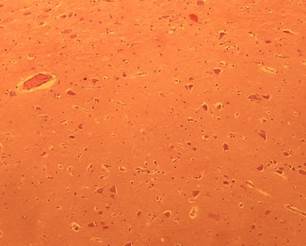
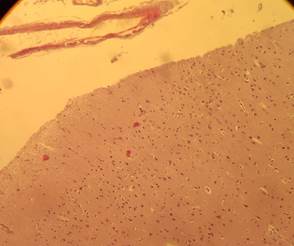
Рисунок 1. Гистологический препарат головного мозга пациента Н. Мягкая
Мозговая оболочка разрыхлена и отёчна. Сосуды полнокровны. Нейроны набухшие, некоторые с хроматолизом и пикнозом ядер, узелковые скопления глии. Имеются гипоксически-интоксикационные поля выпадения.
Заключение.
Делая вывод из предоставленных данных судебно-медицинской экспертизы и лабораторных материалов по судебно-гистологическим и молекулярно-генетическим исследованиям, можно предположить, что коронавирусная инфекция привела к многоуровневым органическим поражениям тканей и органов, которые в последствие могли стать причиной асфиксии. Этому свидетельствуют периваскулярный и перицеллюлярный отек головного мозга, эритроцитарные сладжи в кровеносных сосудах. О других осложнениях коронавирусной инфекции, нам предстоит узнать при углубленном исследовании этиопатогенеза данного заболевания.





